As autoridades de saúde de Sacramento soaram o alarme sobre um potencial surto de sarampo na segunda-feira, depois que mais de 100 crianças foram expostas a uma criança não vacinada em um programa de enriquecimento educacional.
Está longe de ser a única comunidade em risco. Os EUA já ultrapassaram os 1.000 casos confirmados este ano, com infecções “piores do que o esperado” no Utah e o maior surto num campus universitário americano na história recente a ocorrer na Universidade Ave Maria, na Florida.
Embora cerca de uma em cada cinco crianças não vacinadas que contraem sarampo precisem de ser hospitalizadas, mesmo aquelas que recuperam totalmente enfrentam uma ameaça oculta: uma doença mortal que permanece latente até atacar – e matar – anos mais tarde.
As infecções por sarampo continuam a aumentar nos EUA, levando a riscos ocultos que podem resultar em morte anos mais tarde. Aleksandr – stock.adobe.com
Foi o que aconteceu com um menino de 7 anos que morreu recentemente no Hospital Infantil de Orange County, na Califórnia.
Ele contraiu maridos quando era bebê, com apenas 7 meses de idade – mas avançou anos depois, quando tinha seis anos, e sofreu deterioração cognitiva e convulsões.
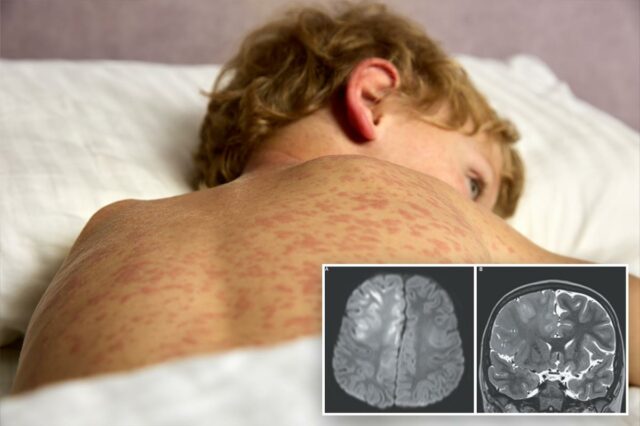
Os médicos eventualmente o diagnosticaram com panencefalite esclerosante subaguda (PEES), uma doença neurológica que pode se desenvolver anos após uma infecção por sarampo.
Este distúrbio cerebral geralmente começa com mudanças sutis de personalidade, como perda de memória, irritabilidade ou alterações de humor. Com o tempo, pode progredir para espasmos musculares involuntários, perda de coordenação, danos cerebrais graves, coma – e quase sempre morte.
Esses sintomas geralmente surgem seis a 10 anos após a infecção original.
O sarampo geralmente começa como um resfriado comum, causando tosse, coriza, dor de garganta e olhos lacrimejantes, antes de evoluir para febre alta e erupção cutânea vermelha reveladora que se espalha por todo o corpo.
O vírus altamente contagioso pode persistir no corpo e adquirir certas mutações que desencadeiam a SSPE anos depois.
“O sarampo fica parado em seu cérebro e causando, no nível celular, mudanças que permanecem silenciosamente”, disse anteriormente ao Post a Dra. Sharon Nachman, chefe de doenças infecciosas pediátricas do Stony Brook Children’s Hospital.
 A panencefalite esclerosante subaguda é uma doença cerebral mortal que pode ocorrer anos após uma infecção na carne. NEJM
A panencefalite esclerosante subaguda é uma doença cerebral mortal que pode ocorrer anos após uma infecção na carne. NEJM
“Você poderia ter feito suas refeições aos 2 anos de idade e agora está na faculdade e, de repente, seu cérebro desmorona e você não tem futuro”, acrescentou ela.
Entre quatro e 11 em cada 100 mil casos desenvolvem o distúrbio cerebral, com o risco saltando para 18 em 100 mil se a criança tiver menos de 5 anos quando infectada.
No ano passado, outra criança em idade escolar em Los Angeles faleceu devido à complicação depois de ter sido infectada por crianças quando era criança, antes de serem elegíveis para a vacina.
Embora os medicamentos antivirais e antiinflamatórios possam retardar a progressão da doença, não há cura conhecida para a PEES.
Embora existam apenas quatro ou cinco casos de SSPE por ano nos EUA, espera-se que o número aumente à medida que os casos de sarampo aumentam em todo o país.
No ano passado, o CDC confirmou 2.242 casos de sarampo nos EUA, 93% dos quais ocorreram em pessoas não vacinadas ou com estado de vacinação desconhecido.
As mortes relacionadas com o sarampo são também uma ameaça iminente, uma vez que foram notificadas três mortes em 2025.
Não está claro se o menino se opôs. Mas a melhor forma de prevenir carnes e possíveis infecções cerebrais é a vacina contra caxumba e rubéola (MMR), sendo a primeira dose recomendada rotineiramente para crianças entre 12 e 15 meses de idade. Uma segunda dose é administrada antes do jardim de infância ou da primeira série.
No entanto, as taxas de vacinação MMR e outras imunizações infantis de rotina diminuíram nos EUA desde a pandemia de COVID-19.
Um relatório recente descobriu que 92,5% dos alunos do jardim de infância eram contra a MMR no ano letivo de 2024–25, uma queda de 2,5% em relação a 2019–20.
Isto está bem abaixo do limite de 95% que os especialistas em saúde pública dizem ser necessário para prevenir surtos.