Uma viagem de acampamento no norte do Arizona tomou um rumo alarmante para uma família, deixando-a com um alerta do CDC sobre uma pesada conta de US$ 50 mil.
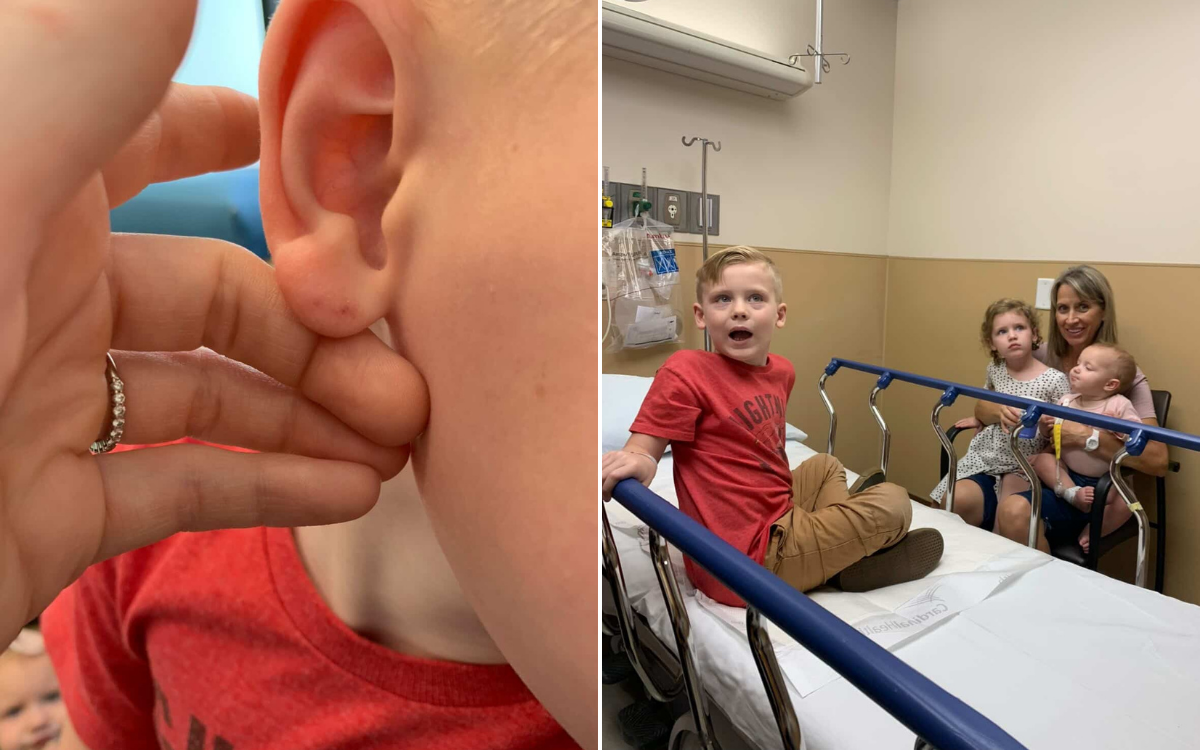
Katy Monson, mãe de três filhos e cientista de laboratório clínico de Utah, acordou uma manhã em 2019 com uma visão perturbadora. “Meu filho de 5 anos acordou com dois misteriosos pontos vermelhos no lóbulo da orelha”, disse Monson à Newsweek.
As duas marcas perfurantes pareciam ter sido feitas por um morcego. A família estava acampando no Arizona e, como Monson lembrou, houve problemas com morcegos em sua cabana. A certa altura, eles encontraram o que agora suspeitam serem excrementos de morcego fora de seu quarto.
Isso foi mais do que suficiente para colocar Monson em ação. “Levei nosso filho ao pediatra”, disse Monson. “Ele mediu a distância e correspondeu à largura da mordida de um morcego marrom do Arizona.”
Foi então que começaram os telefonemas. Monson se viu “inundada” com ligações do CDC (Centros de Controle e Prevenção de Doenças) e do Departamento de Saúde do Estado de Utah, incentivando não apenas seu filho, mas toda a família a tomar vacinas contra a raiva.
“Um agricultor morreu em 2019 devido a um morcego que lambeu o polegar perto de uma abrasão e sucumbiu à raiva num hospital local, o que levou o estado a levar tudo isto muito a sério”, disse Monson. “Eles encorajaram-nos severamente a tomar vacinas pós-exposição, uma vez que nem todas as exposições deixam marcas”.
Embora a raiva esteja bem controlada nos EUA, o CDC estima que mais de 4 milhões de americanos relatam serem mordidos por animais todos os anos. Embora a raiva em humanos seja completamente evitável, é essencial que qualquer pessoa que suspeite que possa tê-la contraído procure ajuda médica imediatamente. O tratamento é denominado profilaxia pós-exposição (PEP) e é altamente eficaz se administrado o mais rápido possível após a exposição.
Monson e sua família foram instruídas a ir imediatamente ao Intermountain Medical Center (IMC), em Utah, para tratamento de emergência. Infelizmente, como Monson descobriria, para uma família de cinco pessoas é caro, mesmo com seguro. Quando a mãe contactou pela primeira vez a United Healthcare, o prestador de cuidados de saúde da sua família, enquanto estava no IMC para verificar se o tratamento seria coberto pelo seu plano, ela disse: “Eles garantiram-nos que estaria coberto, mas ainda não tinham acesso ao nosso plano específico”.
Nesse ínterim, sua família recebeu imunoglobulinas e vacinas antirrábicas, pois o tempo era essencial. Naquele momento, porém, Monson ainda não conseguia fornecer informações específicas sobre o plano de saúde ao hospital para verificar a cobertura ou enviar ao departamento de cobrança.
Monson disse que passou a maior parte do dia ao telefone com a seguradora de saúde de sua família para “tentar garantir que o custo fosse o mais baixo possível e codificado como ‘na rede'”.
“Liguei para cinco instalações diferentes no estado para obter propostas para as vacinas, tendo eventualmente que obter as vacinas num hospital infantil em Salt Lake City, uma vez que os nossos três filhos não puderam receber a vacina nas instalações do estado”, disse Monson.
Nos 14 dias seguintes, seus filhos tomaram uma série de injeções, cada uma aumentando o valor final da cobrança do tratamento da família. Monson disse que solicitou ajuda financeira da Intermountain e da Universidade de Utah, mas ambas negaram.
Até então, os custos totais não ajustados dos procedimentos atingiram US$ 50.109,24. Isso não apenas excedeu a franquia familiar de US$ 2.700 – o valor total que uma família deve pagar pelos serviços de saúde cobertos em um ano de plano antes que a seguradora comece a pagar os custos – mas também atingiu nosso “máximo desembolsado” de US$ 13.300 – o valor mais alto que você paga por serviços de saúde cobertos em um ano de plano, incluindo franquias, co-pagamentos e cosseguro.
Monson contatou a Intermountain, que disse que “o melhor” que poderia fazer era oferecer um desconto de 10%. A essa altura, Monson já estava analisando os números da fatura que havia recebido, pesquisando qual era o “preço justo de mercado de cada procedimento”.
“A Intermountain cobrou entre o dobro e o quádruplo do preço justo”, disse Monson. Ela acrescentou que, quando disse isso a um representante da Intermountain por telefone, “ela disse que nosso seguro teria negado a cobertura se isso fosse verdade e que, como eles já se ajustaram e concordaram, ela não poderia fazer mais nada”.
A Newsweek entrou em contato com a Intermountain para comentar.

Monson passou inúmeras horas nos meses seguintes ao telefone para a United Healthcare, a Intermountain e a University of Utah Healthcare para tentar reduzir os custos o máximo possível e garantir que a família estivesse coberta tanto quanto possível pelo seu seguro de saúde.
No final das contas, apesar de seus melhores esforços, Monson e sua família ficaram sobrecarregados com uma conta de US$ 13.300 que levou dois anos para ser paga. Sete anos depois, a mãe ainda se sente em conflito com a experiência.
“Estamos todos saudáveis e gratos por ter passado por toda essa provação”, disse ela. “A parte devastadora foi o quanto me preparei e negociei antes de receber as contas e quão pouco poder eu tinha depois de recebê-las.”
Como alguém que trabalhou em laboratórios hospitalares durante toda a sua carreira, Monson viu o lado “altruísta” dos cuidados de saúde. Tendo experimentado em primeira mão os preços exorbitantes associados aos cuidados médicos e a forma como as companhias de seguros podem negar cobertura àqueles que pagam milhares de prémios, ela agora também viu o outro lado de tudo, e não é bonito.
“Como pacientes, temos pouco poder com tantos bolsos sendo preenchidos em nossos momentos de necessidade”, concluiu Monson.